- Atendimento:
- (44) 99175-5544
- (44) 3047-2463
- Resultados de Exames
Mielomeningocele: o que é, como é diagnosticada e o que é possível fazer antes do nascimento
A mielomeningocele é uma das malformações fetais mais impactantes que podem ser identificadas durante o pré-natal. O diagnóstico costuma chegar no ultrassom morfológico do segundo trimestre — e, para muitas famílias, é a primeira vez que ouvem essa palavra.
Entender o que ela significa, como o acompanhamento é feito e quais recursos existem hoje é o primeiro passo para tomar decisões com mais segurança e menos medo.
O que é a mielomeningocele?
A mielomeningocele é o tipo mais grave de espinha bífida — um defeito no fechamento do tubo neural, estrutura que dá origem ao cérebro e à medula espinhal. Esse fechamento ocorre entre a 3ª e a 4ª semana de gestação, ainda antes de a maioria das mulheres saber que está grávida.
Quando o processo não se completa corretamente, parte da medula espinhal e das membranas que a envolvem ficam expostas fora da coluna vertebral, geralmente na região lombar ou sacral. Essa exposição não é apenas estrutural: ao longo da gestação, a medula em contato com o líquido amniótico sofre dano neurológico progressivo. Quanto mais precoce o diagnóstico, mais possibilidades existem para o manejo adequado.
As consequências variam conforme a localização e a extensão do defeito, e podem incluir alterações na mobilidade dos membros inferiores, disfunção vesical e intestinal, e hidrocefalia — acúmulo de líquido dentro do crânio, presente em grande parte dos casos.
Incidência
A mielomeningocele afeta aproximadamente 1 a cada 2.000 nascidos vivos no Brasil, sendo o defeito do tubo neural mais frequente entre os que resultam em malformação aberta. A suplementação de ácido fólico antes e no início da gestação é uma das medidas mais eficazes para reduzir o risco de ocorrência.
Causas e fatores de risco
A origem da mielomeningocele é multifatorial — envolve uma combinação de fatores genéticos e ambientais. Entre os principais fatores de risco estão:
- Déficit de ácido fólico no período periconcepcional
- Histórico familiar de defeito do tubo neural
- Uso de medicamentos antiepilépticos (como ácido valproico) no início da gestação
- Diabetes materna mal controlada
- Obesidade materna
A suplementação com ácido fólico (400 a 800 mcg/dia) deve começar pelo menos 1 mês antes da concepção e continuar até o final do primeiro trimestre — recomendação unânime em todos os protocolos obstétricos atuais.
Como o diagnóstico é feito
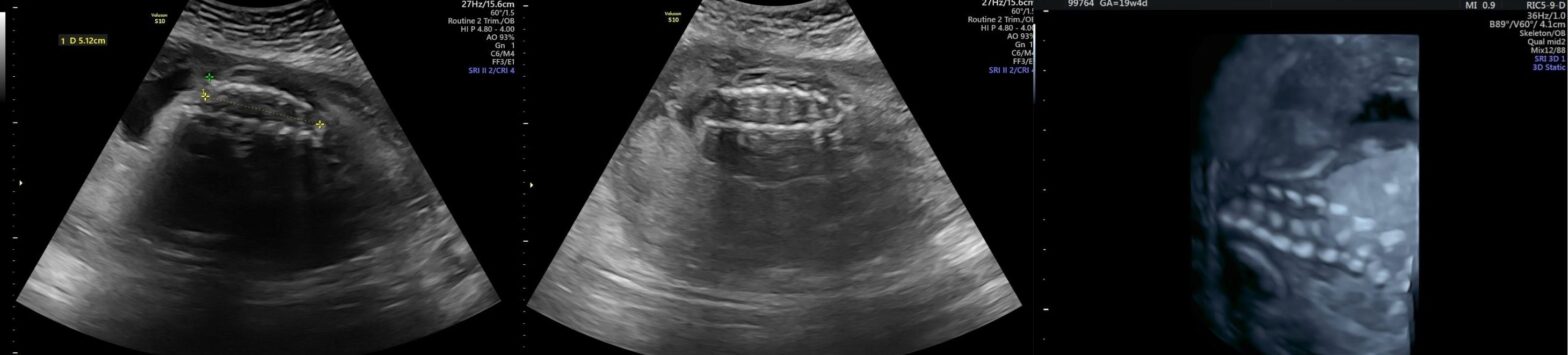
O diagnóstico da mielomeningocele pode ser realizado ainda no pré-natal, por meio do ultrassom morfológico do segundo trimestre, realizado entre 20 e 24 semanas de gestação.
Além da alteração visível na coluna fetal, o exame morfológico identifica sinais indiretos clássicos no crânio e no cerebelo:
- Sinal do limão — alteração no formato do crânio fetal, com abaulamento frontal característico
- Sinal da banana — deslocamento do cerebelo, que assume um formato curvado
- Hidrocefalia — aumento dos ventrículos cerebrais, presente em grande parte dos casos
Quando esses achados estão presentes juntos, a suspeita diagnóstica é alta e o encaminhamento para avaliação especializada deve ser imediato.
Na Clínica Origem, em Maringá, o Dr. Leandro Valim realiza ultrassonografias morfológicas com protocolos atualizados (ISUOG), permitindo a identificação precoce dessas alterações com precisão e acolhimento. Em casos selecionados, o exame de primeiro trimestre pode levantar a suspeita, mas é no morfológico do segundo trimestre que o diagnóstico é habitualmente confirmado.
Investigação complementar
Após a identificação da mielomeningocele, é fundamental avaliar se há anomalias associadas. A investigação inclui:
- Avaliação detalhada do sistema nervoso central — incluindo neuroventrículos e fossa posterior
- Ecocardiograma fetal — para afastar cardiopatias congênitas associadas
- Exame genético — como microarranjo cromossômico ou sequenciamento de exoma, especialmente quando há outras anomalias identificadas
- Ressonância magnética fetal — nos casos em que a avaliação ultrassonográfica é limitada, para melhor caracterização do defeito e planejamento
O que existe de tratamento
Até o início dos anos 2000, o único tratamento disponível era a cirurgia após o nascimento — o bebê nascia e a medula era fechada nos primeiros dias de vida. Os resultados eram limitados exatamente porque o dano neurológico se acumulava durante toda a gestação.
Em 2011, o estudo MOMs (Management of Myelomeningocele Study), publicado no New England Journal of Medicine, demonstrou que a cirurgia fetal realizada entre 22 e 26 semanas de gestação produz resultados superiores à cirurgia pós-natal. As crianças operadas antes do nascimento apresentaram menor necessidade de derivação para hidrocefalia e maior probabilidade de caminhar de forma independente.
A cirurgia fetal de mielomeningocele não é uma cura — o bebê continua tendo espinha bífida. Mas ela muda o ponto de partida, interrompendo o dano neurológico progressivo antes que se acumule por toda a gestação.
Existem duas técnicas disponíveis: a cirurgia aberta (com acesso direto ao útero) e a cirurgia fetoscópica (minimamente invasiva). A indicação depende das características do caso, da semana gestacional e do perfil da gestação. Nem todo caso tem indicação cirúrgica pré-natal — há critérios de elegibilidade bem definidos que precisam ser avaliados por um especialista em cirurgia fetal.
Para famílias que recebem esse diagnóstico em Maringá ou no interior do Paraná, o Prof. Dr. Rafael Bruns, especialista em medicina fetal e cirurgia fetal de Curitiba, oferece avaliação detalhada — inclusive por teleconsulta, o que permite revisar os laudos e entender os próximos passos sem a necessidade de viajar imediatamente. Mais informações sobre o diagnóstico e as opções de tratamento estão reunidas na página sobre mielomeningocele do site do especialista.
Perspectivas e Acompanhamento a Longo Prazo
A cirurgia fetal demonstrou uma melhoria significativa no prognóstico, mas a jornada da mielomeningocele continua após o nascimento. É vital que as famílias compreendam a importância de um acompanhamento multidisciplinar, independentemente de terem realizado a cirurgia pré-natal ou não.
O acompanhamento inclui uma rede de profissionais especializados:
- Neurocirurgia Pediátrica: Para manejo de hidrocefalia (uso de válvula de derivação) e avaliação da medula espinhal.
- Urologia Pediátrica: Fundamental para o controle da bexiga neurogênica, que é uma das consequências mais frequentes, visando preservar a função renal.
- Fisioterapia e Ortopedia: Para maximizar a mobilidade e o desenvolvimento motor, adaptando órteses e apoiando a criança na caminhada.
- Acompanhamento com Neurologista Pediátrico: Para monitorar o desenvolvimento neurológico geral.
O objetivo do tratamento completo (pré-natal e pós-natal) é oferecer à criança a melhor qualidade de vida e o máximo de independência possível.
Condutas durante o pré-natal
Após o diagnóstico confirmado, as principais condutas incluem:
- Caracterizar a extensão e a localização do defeito na coluna
- Investigar anomalias associadas (cardíacas, genéticas, cerebrais)
- Encaminhar para avaliação com especialista em cirurgia fetal, com urgência — a janela para cirurgia pré-natal é restrita
- Definir o local e o momento ideal para o parto, com equipe preparada para o suporte neonatal necessário
- Oferecer aconselhamento à família sobre o diagnóstico, as opções disponíveis e o que esperar após o nascimento
Na Clínica Origem, o Dr. Leandro Valim orienta cada família sobre os passos seguintes e coordena o encaminhamento para os especialistas adequados, garantindo continuidade e segurança no acompanhamento.
Receber o diagnóstico de mielomeningocele é um momento difícil. Mas a medicina fetal atual oferece recursos que há duas décadas não existiam — e o diagnóstico precoce é o que torna esses recursos acessíveis.
Em Maringá, a Clínica Origem está preparada para identificar esse diagnóstico com precisão e acolher cada família com cuidado. O próximo passo começa aqui.
Este conteúdo tem caráter informativo e não substitui a avaliação médica individualizada.